O Papel do SUS na Integração de Serviços de Saúde Mental: Desafios e Avanços na Assistência Integral
Sumário
1. Introdução
2. A Evolução da Saúde Mental no Sistema Único de Saúde
3. Princípios da Integração de Serviços de Saúde Mental no SUS
4. Rede de Atenção Psicossocial: Estrutura e Funcionamento
5. Desafios na Implementação da Integração de Serviços
6. Estratégias de Fortalecimento da Rede de Saúde Mental
7. Impactos Positivos da Integração na Vida dos Usuários
8. Considerações Finais
9. Perguntas Frequentes
Introdução
A saúde mental representa um dos maiores desafios contemporâneos para os sistemas de saúde em todo o mundo. No Brasil, o Sistema Único de Saúde (SUS) tem assumido um papel fundamental na transformação do modelo assistencial em saúde mental, promovendo uma abordagem integrada que vai muito além do tratamento hospitalar tradicional.
Desde a implementação da Reforma Psiquiátrica brasileira, iniciada na década de 1980, o SUS vem desenvolvendo estratégias inovadoras para integrar os serviços de saúde mental à rede de atenção básica. Essa integração representa uma mudança paradigmática que coloca o usuário no centro do cuidado, respeitando sua dignidade e promovendo sua reintegração social.
Este artigo explora como o SUS tem trabalhado para criar uma rede articulada de serviços de saúde mental, analisando os avanços conquistados, os desafios ainda existentes e as perspectivas futuras para o fortalecimento dessa integração essencial.
A Evolução da Saúde Mental no Sistema Único de Saúde
A trajetória da saúde mental no SUS reflete uma profunda transformação social e política. Antes da criação do sistema público de saúde, o modelo manicomial predominava, caracterizado pela exclusão social e pelo tratamento desumano dos pacientes com transtornos mentais.
Com a promulgação da Constituição Federal de 1988 e a posterior criação do SUS, estabeleceram-se os princípios da universalidade, integralidade e equidade, que se tornaram pilares fundamentais para a reformulação da assistência em saúde mental. A Lei nº 10.216/2001, conhecida como Lei da Reforma Psiquiátrica, consolidou legalmente essa nova abordagem.
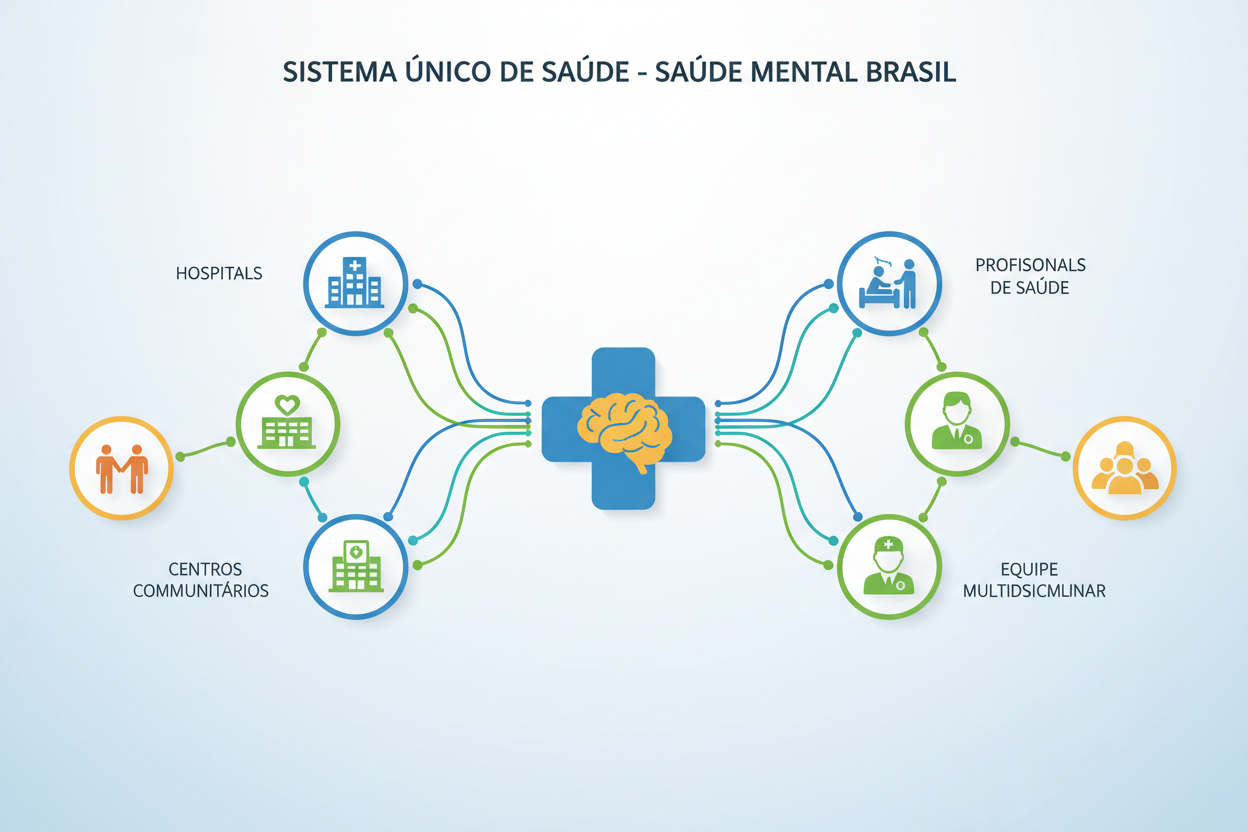
O marco histórico dessa transformação foi a criação da Rede de Atenção Psicossocial (RAPS) em 2011, através da Portaria nº 3.088. Esta rede estabeleceu diretrizes claras para a integração dos serviços de saúde mental, criando um modelo que prioriza o cuidado comunitário e a reinserção social dos usuários.
Atualmente, o SUS oferece uma gama diversificada de serviços de saúde mental, desde a atenção básica até serviços especializados, incluindo Centros de Atenção Psicossocial (CAPS), Serviços Residenciais Terapêuticos e leitos de saúde mental em hospitais gerais.
Princípios da Integração de Serviços de Saúde Mental no SUS
A integração de serviços de saúde mental no SUS baseia-se em princípios fundamentais que orientam a organização e o funcionamento da rede assistencial. O primeiro desses princípios é a territorialização, que busca organizar os serviços de acordo com a realidade local de cada região.
A integralidade do cuidado representa outro pilar essencial, garantindo que o usuário tenha acesso a todos os níveis de atenção necessários para seu tratamento. Isso inclui desde ações de promoção e prevenção até cuidados especializados e de alta complexidade, sempre de forma articulada e complementar.
A intersetorialidade também desempenha papel crucial nessa integração, reconhecendo que a saúde mental é influenciada por múltiplos fatores sociais, econômicos e culturais. Por isso, o SUS busca articular-se com outros setores como educação, assistência social, justiça e cultura para oferecer um cuidado verdadeiramente integral.
O cuidado centrado no usuário e em sua família constitui outro princípio norteador, valorizando a autonomia, a participação social e o respeito aos direitos humanos. Essa abordagem humanizada reconhece cada pessoa como protagonista de seu processo de cuidado.
Rede de Atenção Psicossocial: Estrutura e Funcionamento
A Rede de Atenção Psicossocial (RAPS) representa a materialização dos princípios de integração no SUS. Sua estrutura organizacional contempla diferentes pontos de atenção, cada um com características específicas que se complementam para oferecer um cuidado integral.
Na atenção básica, as Unidades Básicas de Saúde (UBS) e as equipes de Saúde da Família constituem a porta de entrada preferencial do sistema. Esses serviços são responsáveis pelo acolhimento inicial, identificação precoce de transtornos mentais e acompanhamento de casos menos complexos, sempre com apoio matricial dos serviços especializados.
Os Centros de Atenção Psicossocial (CAPS) funcionam como serviços especializados estratégicos, oferecendo tratamento intensivo para pessoas com transtornos mentais graves e persistentes. Existem diferentes modalidades de CAPS, incluindo CAPS I, II e III para adultos, CAPS AD para usuários de álcool e drogas, e CAPS i para crianças e adolescentes.
Os Serviços Residenciais Terapêuticos (SRT) representam uma inovação importante, oferecendo moradia assistida para pessoas que necessitam de cuidados contínuos, mas não requerem internação hospitalar. Esses serviços promovem a autonomia e a reintegração social dos usuários.
A atenção hospitalar também foi reformulada, com a criação de leitos de saúde mental em hospitais gerais e a regulamentação rigorosa dos hospitais psiquiátricos, priorizando internações breves e com foco na reabilitação psicossocial.
Desafios na Implementação da Integração de Serviços
Apesar dos avanços significativos, a integração de serviços de saúde mental no SUS ainda enfrenta desafios importantes que precisam ser superados para garantir a efetividade da rede assistencial.
O financiamento representa um dos principais obstáculos, com recursos frequentemente insuficientes para atender à demanda crescente por serviços de saúde mental. A distribuição desigual desses recursos entre regiões também contribui para disparidades no acesso aos cuidados.
A formação e capacitação dos profissionais de saúde constituem outro desafio significativo. Muitos profissionais ainda não possuem preparo adequado para lidar com questões de saúde mental, especialmente na atenção básica, o que pode comprometer a qualidade do cuidado oferecido.
A articulação entre diferentes pontos da rede também apresenta dificuldades práticas. Problemas de comunicação, sistemas de informação inadequados e falta de protocolos claros podem prejudicar a continuidade do cuidado e a efetividade dos encaminhamentos.
O estigma social relacionado aos transtornos mentais permanece como uma barreira importante, afetando tanto o acesso aos serviços quanto a qualidade da assistência prestada. Esse preconceito pode manifestar-se inclusive entre profissionais de saúde, comprometendo a adesão ao tratamento.
Estratégias de Fortalecimento da Rede de Saúde Mental
Para superar os desafios existentes e fortalecer a integração de serviços de saúde mental, o SUS tem implementado diversas estratégias inovadoras que merecem destaque pela sua efetividade e potencial de replicação.
O apoio matricial representa uma das estratégias mais promissoras, permitindo que profissionais especializados em saúde mental ofereçam suporte técnico e pedagógico às equipes da atenção básica. Essa abordagem fortalece a capacidade resolutiva dos serviços primários e melhora a qualidade do cuidado.
A implementação de sistemas de informação integrados tem facilitado a comunicação entre diferentes pontos da rede, melhorando o acompanhamento dos usuários e permitindo uma gestão mais eficiente dos recursos disponíveis.
Programas de educação permanente têm sido desenvolvidos para capacitar profissionais de saúde em diferentes aspectos da atenção psicossocial, incluindo acolhimento, diagnóstico precoce, manejo de crises e reabilitação psicossocial.
A participação social tem sido fortalecida através de conselhos de saúde, associações de usuários e familiares, e outros mecanismos de controle social que garantem a qualidade dos serviços e a defesa dos direitos dos usuários.
Impactos Positivos da Integração na Vida dos Usuários
A integração de serviços de saúde mental no SUS tem produzido impactos positivos significativos na vida dos usuários e suas famílias, demonstrando a efetividade dessa abordagem inovadora.
A redução drástica no número de leitos psiquiátricos, acompanhada da expansão dos serviços comunitários, tem permitido que milhares de pessoas permaneçam em seus territórios, mantendo vínculos familiares e sociais importantes para sua recuperação.
A melhoria na qualidade de vida dos usuários é evidente através de indicadores como maior autonomia, participação social e capacidade de trabalho. Muitos usuários conseguem retomar atividades laborais e educacionais, contribuindo para sua autoestima e independência financeira.
O acesso facilitado aos serviços de saúde mental através da atenção básica tem permitido diagnósticos mais precoces e intervenções oportunas, prevenindo agravamentos e reduzindo a necessidade de internações de emergência.
As famílias também se beneficiam dessa integração, recebendo orientações e apoio para lidar com os desafios do cuidado domiciliar. Grupos de familiares e atividades educativas têm fortalecido o papel da família como parceira no processo terapêutico.
Considerações Finais
O papel do SUS na integração de serviços de saúde mental representa uma das experiências mais exitosas da saúde pública brasileira, servindo como referência internacional para outros países que buscam reformar seus sistemas de atenção psicossocial.
Os avanços conquistados nas últimas décadas demonstram que é possível construir um modelo de atenção em saúde mental baseado nos princípios da dignidade humana, integralidade do cuidado e participação social. A transformação do modelo manicomial em uma rede diversificada e articulada de serviços comunitários representa uma conquista histórica da sociedade brasileira.
Entretanto, os desafios ainda existentes exigem esforços contínuos de gestores, profissionais de saúde, usuários e sociedade civil para garantir a sustentabilidade e o aprimoramento dessa rede. O fortalecimento do financiamento, a capacitação profissional e o combate ao estigma permanecem como prioridades essenciais.
O futuro da saúde mental no SUS depende da capacidade de inovação e adaptação às necessidades emergentes da população, mantendo sempre os princípios humanísticos que nortearam a Reforma Psiquiátrica brasileira. A integração de serviços continuará sendo fundamental para garantir que todas as pessoas tenham acesso a cuidados de qualidade em saúde mental.
Perguntas Frequentes
Como funciona a integração entre atenção básica e serviços especializados de saúde mental no SUS?
A integração ocorre através do apoio matricial, onde profissionais especializados oferecem suporte às equipes da atenção básica. As UBS fazem o acolhimento inicial e acompanhamento de casos menos complexos, encaminhando para serviços especializados quando necessário, sempre mantendo o vínculo com o usuário.
Quais são os principais serviços que compõem a Rede de Atenção Psicossocial?
A RAPS inclui Unidades Básicas de Saúde, Centros de Atenção Psicossocial (CAPS), Serviços Residenciais Terapêuticos, leitos de saúde mental em hospitais gerais, serviços de urgência e emergência, e serviços de reabilitação psicossocial.
Como o SUS garante o acesso equitativo aos serviços de saúde mental?
O SUS utiliza critérios de territorialização e regionalização para distribuir os serviços conforme as necessidades populacionais. Além disso, estabelece fluxos de referência e contrarreferência para garantir que todos os usuários tenham acesso aos cuidados necessários, independentemente de sua condição socioeconômica.
Qual o papel da família na rede integrada de saúde mental?
A família é considerada parceira fundamental no processo terapêutico, participando de grupos educativos, recebendo orientações sobre o cuidado domiciliar e sendo incluída no projeto terapêutico singular do usuário. O SUS oferece suporte específico para familiares através de diversos programas e atividades.
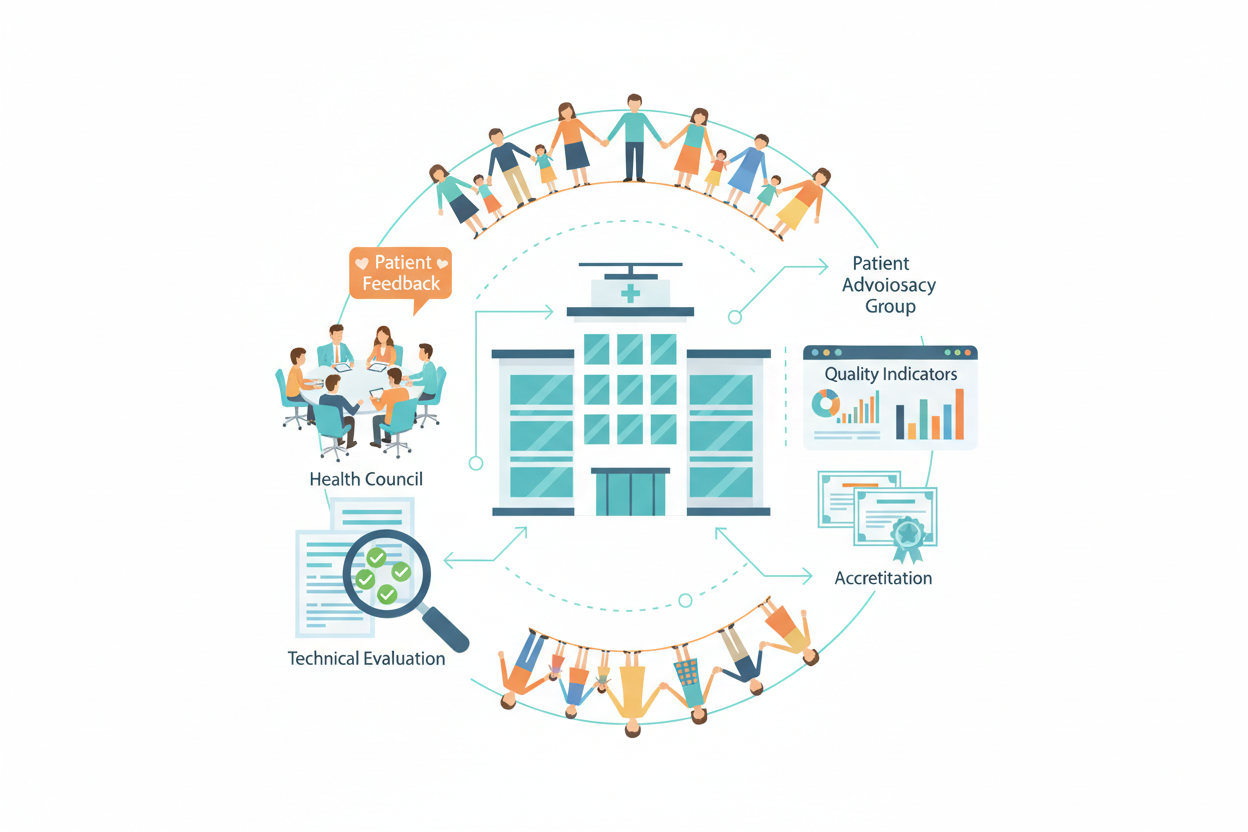
Como é feito o controle da qualidade dos serviços de saúde mental no SUS?
O controle de qualidade ocorre através de múltiplos mecanismos, incluindo avaliação técnica pelos gestores, participação social através dos conselhos de saúde, ouvidorias, indicadores de qualidade e processos de acreditação. Os usuários e familiares também participam ativamente desse controle através de associações e movimentos sociais.
